COUNSELLING PRE- E POST-OPERATORIO NEL PROLASSO GENITALE DI ALTO GRADO E RISULTATI SULLA VITA DI COPPIA
Antonio Onorato Succu, Gian Franco Puggioni, Laura Urrai, Antonio Campiglio, Annita Dessì,
Unità operativa complessa Ostetricia e Ginecologia, Dipartimento Cure chirurgiche, Ospedale San Martino, via Rockefeller, 09170 Oristano, Azienda Per la Tutela della Salute della Sardegna
Topic: prolasso
Scopo
Con l’esperienza di molti anni di trattamento chirurgico del prolasso di alto grado abbiamo acquisito la consapevolezza di quanto sia importante il counselling della paziente, sia nella valutazione degli esiti sul breve, medio e lungo periodo, sia nel recupero della qualità di vita non solo della paziente ma anche della coppia. Riteniamo che l’attento monitoraggio della cicatrizzazione postoperatoria, il rispetto delle prescrizioni dello specialista e la cura delle condizioni fisiopatologiche associate siano condizioni imprescindibili per il conseguimento del miglior risultato anatomico e funzionale, quindi del soddisfacimento globale della paziente. Scopo del lavoro è stato quello di confrontare la soddisfazione delle donne sottoposte a trattamento chirurgico del prolasso genitale di alto grado sulla base della tecnica chirurgica utilizzata, del counselling preoperatorio, del counselling e follow-up post-operatorio. Non abbiamo trovato studi importanti in letteratura1-5 di valutazione del benessere sessuale nelle pazienti con prolasso degli organi pelvici operate con tecnica protesica single-incision. Abbiamo perciò ideato questo studio che rappresenta solo un tentativo preliminare per valutare aspetti rilevanti e spesso non sufficientemente valorizzati e considerati nella stima globale dell’efficacia e del cure-rate di una tecnica chirurgica.
Materiali e Metodi
Si tratta di uno studio retrospettivo in cui abbiamo voluto verificare attraverso la somministrazione di un questionario validato internazionalmente e in forma breve (Pelvic Organ Prolapse/Urinary Incontinence Sexual Questionnaire, PISQ-12)6,7, il benessere sessuale delle pazienti operate con chirurgia protesica del prolasso genitale di alto grado, prima e dopo l’intervento a distanza di 12 mesi. Abbiamo inoltre condotto un confronto con i dati di letteratura che si basano pressoché esclusivamente sulla chirurgia fasciale per evidenziare un’eventuale differenza in termini di qualità della vita nell’ambito della sfera sessuale. Di tutte le pazienti abbiamo acquisito il consenso informato. I dati sono stati trattati in modalità anonima e aggregata tale da non poter risalire alle singole pazienti. Il questionario è stato somministrato in fase preoperatoria al momento della visita ginecologica che ha permesso l’inquadramento clinico della paziente e la classificazione del prolasso, e successivamente nel corso del follow-up post-operatorio. Le modalità di counselling sia nella fase pre-operatoria, nella decisione riguardante la scelta e la proposta di intervento correttivo del prolasso, sia nel post-operatorio e successivamente, è stato sempre un aspetto preminente del nostro approccio al trattamento del prolasso e rappresenta aspetto fondamentale di questo studio. Il campione di questo studio preliminare ed esplorativo era costituito da 36 pazienti operate per prolasso pelvico anteriore e apicale di grado severo, con tecnica protesica single-incision con ancoraggio della mesh e sospensione dell’utero ai legamenti sacro-spinosi e alle membrane otturatorie. Il follow-up ai fini del presente studio è stato condotto a 1 anno di distanza dall’intervento. Il counselling pre- e post-operatorio e l’accompagnamento della paziente durante il follow-up è stato centrale nel garantire una buona compliance della paziente al piano clinico proposto.
Risultati
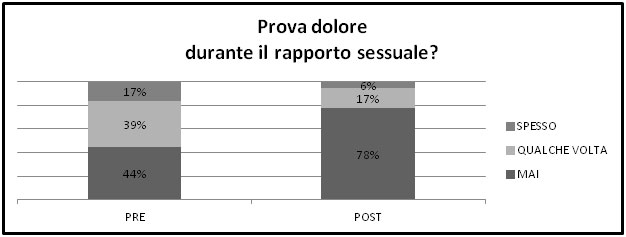
Il gruppo di pazienti affette da prolasso di alto grado (III e IV grado secondo la classificazione Half Way System) oggetto del presente studio rappresenta un campione limitato di pazienti operate con tecnica protesica single-incision che prevede l’impianto di una mesh in polipropilene ancorata ai legamenti sacrospinosi e anteriormente alle membrane otturatorie, con preservazione dell’utero. Riteniamo infatti, anche sulla base delle evidenze della letteratura che l’utero, verificata l’assenza di patologia neoplastica, rappresenti, in modo particolare a livello della cervice, un caposaldo per la tenuta del supporto pelvico e quindi la tecnica protesica, unitamente al mantenimento dell’utero, sia la strada corretta dal punto di vista fisiopatologico per il ripristino del corretto supporto pelvico. I nostri risultati derivati dal colloquio con le pazienti operate, successivo alla visita, attraverso l’applicazione del questionario PISQ-12, si possono sintetizzare nei seguenti: il 77% della pazienti operate con tecnica protesica, a distanza di 1 anno dall’intervento chirurgico per prolasso degli organi pelvici severo, non presenta dolore durante il rapporto sessuale e il 72% non presenta incontinenza urinaria o perdita involontaria di urine durante lo stesso. Anche il desiderio e il piacere segno di un riconquistato benessere globale, presentano una frequenza elevata nelle risposte del follow-up attestandosi intorno al 95%. Se si tiene conto che tutte queste donne, che costituiscono come già detto un campione limitato e preliminare, erano affette da prolasso severo e questo rendeva difficoltoso se non impossibile l’espletamento di un sereno rapporto coniugale, i risultati conseguiti anche su questo piano sono ancora più importanti, segno di un obiettivo raggiunto dalla chirurgia, e da questo tipo di chirurgia mini-invasiva, sulla qualità di vita delle pazienti con difetti gravi del supporto pelvico. La figura riportata sotto evidenzia un aspetto della disfunzione sessuale indagato: la dispaurenia. E’ evidente il dato di miglioramento di questo sintomo dopo la correzione con tecnica protesica del prolasso.
Conclusioni
Questi dati preliminari ed “esplorativi”, per giunta retrospettivi, forniscono comunque un utile orientamento e delle interessanti valutazioni sul concetto
di global cure rate nel settore ancora in evoluzione della correzione chirurgica del prolasso genitale femminile severo con tecnica protesica.
Da diversi anni il nostro orientamento chirurgico in questo campo si è indirizzato verso le tecniche protesiche mini-invasive. In particolare la nostra
opzione chirurgica è rappresentata dall’impianto di mesh con modalità single-incision e ancoraggio ai legamenti sacro-spinosi, sia per i prolassi anteriori
che posteriori. Crediamo che accanto a questo nuovo orientamento un parallelo sviluppo debba ascriversi ai materiali delle reti stesse, caratterizzati
da leggerezza, maneggevolezza e macro porosità, che le rendono sempre più bio-compatibili. I precedenti interventi per la correzione del prolasso con
tecnica protesica, che prevedevano il passaggio degli aghi trans-gluteo e trans-otturatorio, erano caratterizzati da una maggiore complessità e invasività;
perciò l’intervento risultava gravato da una maggiore morbilità. Si riscontrava tra l’altro una maggiore frequenza di dispareunia. Inoltre si assisteva
ad una maggiore difficoltà nel ripristinare il I livello di DeLancey. La modalità single-incision ha consentito di ottenere una maggiore soddisfazione
non solo per il chirurgo ma anche per la paziente. I dati incoraggianti ottenuti sul piano del benessere globale della paziente (qualità di vita nell’ambito
della sfera sessuale, con ripercussioni favorevoli sul benessere della coppia) sono ovviamente preliminari e parziali ma già suggeriscono come il chirurgo
debba porsi come obiettivo della terapia proposta non solo il cure-rate anatomico e soggettivo, ma anche una soddisfazione globale della paziente nella
quale non può essere sottostimato l’aspetto del benessere sessuale, in una visione appunto di global cure rate. Ma per perseguire questo obiettivo
ambizioso crediamo sia importante porre l’accento sul counsellling corretto e completo della paziente, dalla fase pre-operatoria quando le si propone
l’intervento, nel rispondere alle sue aspettative e nell’indicare i limiti della soluzione chirurgica, al counselling immediatamente post-operatorio e
al follow-up. Nella fase immediatamente post-operatoria spieghiamo l’importanza dello zaffo vaginale che rimuoviamo unitamente al Foley dopo 48 ore. Alla
dimissione prescriviamo ancora per alcuni giorni la terapia antibiotica iniziata in fase peri operatoria e spieghiamo e consegniamo alla donna una serie
di misure cautelari riguardanti l’astensione dagli sforzi, dai rapporti sessuali e dai lavori pesanti. Riteniamo che il corretto utilizzo di una terapia
medica locale antimicrobica, epitelio trofica e cicatrizzante nei due mesi successivi siano fondamentali per raggiungere tassi soddisfacenti di efficacia
chirurgica. Lo stretto monitoraggio consente in questa ricerca del dettaglio, anche di evitare il formarsi di sinechie vaginali post-operatorie che influenzerebbero
l’outcome dell’intervento e il benessere della paziente. Ma in tutto questo, il counselling che consenta l’adesione ai piani terapeutici da parte della
paziente adeguatamente motivata, rappresenta la chiave di volta. Noi visitiamo le pazienti operate di prolasso severo nel successivo follow-up, a brevissima
distanza di tempo con cadenze pianificate e questo consente di aumentare la fiducia e l’adesione della donna alle cure proposte. L’eventuale slatentizzazione
di una incontinenza urinaria da sforzo che persista anche dopo il ricorso ad un programma di riabilitazione, potrà essere affrontata, come facciamo a
distanza di 6-12 mesi dall’intervento, con la proposta di posizionamento di una mini-sling suburetrale.
I buoni risultati conseguiti e suggeriti da questo studio attendono tuttavia di essere valutati con maggiore rigore e confermati su un campione più
esteso.
Autore per la corrispondenza: Antonio Onorato Succu a.o.succu@gmail.com
Bibliografia
- Lowder JL, Ghetti C, Nikolajski C, et al. Body image perceptions in women with pelvic organ prolapse: a qualitative study. Am J Obstet Gynecol 2011; 204:441.e1.
- Basson R, Berman J, Burnett A, et al. Report of the international consensus development conference on female sexual dysfunction: definitions and classifications. J Urol 2000; 163:888.
- Hayes RD, Dennerstein L, Bennett CM, Fairley CK. What is the "true" prevalence of female sexual dysfunctions and does the way we assess these conditions have an impact? J Sex Med 2008; 5:777.
- Nygaard I, Barber MD, Burgio KL, et al. Prevalence of symptomatic pelvic floor disorders in US women. JAMA 2008; 300:1311.
- Swift S, Woodman P, O'Boyle A, et al. Pelvic Organ Support Study (POSST): the distribution, clinical definition, and epidemiologic condition of pelvic organ support defects. Am J Obstet Gynecol 2005; 192:795.
- Rogers RG, Kammerer-Doak D, Villarreal A, et al. A new instrument to measure sexual function in women with urinary incontinence or pelvic organ prolapse. Am J Obstet Gynecol 2001; 184:552.
- Rogers RG, Coates KW, Kammerer-Doak D, et al. A short form of the Pelvic Organ Prolapse/Urinary Incontinence Sexual Questionnaire (PISQ-12). Int Urogynecol J Pelvic Floor Dysfunct 2003; 14:164.