Efficacia dell’innesto autologo di tessuto adiposo micro frammentato nella “Double Incontinence” associata a prolasso utero vaginale severo: descrizione di un caso clinico
Davide De Vita1, Vito Clemente1, Sara Nicodemi1, Maria Teresa Invidia1, Massimo Soria2, Ermenegilda Coppola3, Annarita Cicalese4, Francesco Auriemma5,
Gennaro Auriemma1.
1 Centro Dolore Pelvico ASL SALERNO, PO S. Santa Maria della Speranza, Battipaglia, SA
2 UOC Chirurgia Ospedale di Latina AUS Latina
3 UOSM Cava de’ Tirreni, SA ASL Salerno
4 UOC Urologia Azienda Ospedaliera G. Moscati Avellino
5 UOC Gastroenterologia 2°Policlinico Napoli
La condizione più comune riscontrata in associazione al prolasso degli organi pelvici (POP) è senza dubbio la incontinenza urinaria da sforzo (IUS)
dal 50 al 70% dei casi. L’iperattività detrusoriale o le forme miste si aggirano invece dal 20 al 40%. La prevalenza dell’incontinenza urinaria aumenta
con l’età: nelle giovani adulte è del 20-30 % aumenta a mezza età 40-50% si mantiene costante nelle anziane dal 30 al 50%. Alla IUS spesso nel 8-16% si
associa l’incontinenza anale (IA), la presenza di entrambe viene definita “Double Incontinence”, problematica sottostimata e poco conosciuta, soprattutto
per i risvolti sociali e di vita relazionale che implica. A tutt’oggi affrontare una paziente con la copresenza di POP severo, IUS e IA, è sicuramente
una condizione molto complessa, che necessita sicuramente di un approccio multidisciplinare e di tempi chirurgici differenti, non standardizzati e con
incerti tassi di risoluzione dei sintomi anatomo-funzionali.
Caso clinico: la paziente AP di anni 59, veniva presso il Centro del Dolore Pelvico Cronico dell’ASL Salerno con “Double Incontinence” associata a
prolasso utero vaginale severo (cistocele ed isterocele 4° stadio) (fig. 1). La Double incontinence e’ stata confermata dall’esame urodinamico, dall’ecografia
transanale e dalla manometria clinica ano-rettale, quest’ultima evidenziava la presenza di una lesione dello sfintere esterno con incontinenza anale severa.
A tutt’oggi sono state proposte e sperimentate numerose tecniche fisioterapiche e chirurgiche per il trattamento dell’IA, una delle procedure piu’ utilizzate
nella pratica proctologica consiste nella iniezione di sostanze formanti massa che conferiscono una continenza parziale, con risultati nel tempo incerti
e temporanei, nessuna di queste ha dato tuttavia risultati duraturi e risolutivi nel tempo; mentre per il trattamento dell’IUS il gold standard e’ rappresentato
dal posizionamento di sling suburetrali retropubiche o transotturatorie con un cure rate intorno al 90%. Per quanto riguarda il trattamento della IUS
associata al POP non vi e’ un parere unanime di associare, nello stesso tempo operatorio, l’intervento di TVT con la correzione del POP ed in considerazione
che recentemente è stata proposta l’inoculazione perisfinteriale di tessuto adiposo autologo sottoposto a micronizzazione tramite un dispositivo dedicato,
chiamato Lipogems per il trattamento dell’IA, abbiamo proposto alla paziente di sottoporsi a tale tecnica di medicina rigenerativa per la correzione della
double incontinence. La paziente veniva quindi programmata per correggere il POP mediante isterectomia vaginale (Fig. 5) con colposospensione secondo
Mc Call associata a duplicatura fasciale anteriore in anestesia spinale con “trapianto di cellule staminali mesenchimali prelevate dal tessuto adiposo
autologo ed impiantate in sede dello sfintere anale, suburetrale ed a livello della fascia pubo-cervicale. L’obiettivo dell’innesto di tessuto adiposo
micro frammentato, contenente cellule staminali mesenchimali autologhe nelle sedi muscolo-fasciali danneggiate e’ stato quello di promuovere la proliferazione
e la differenziazione cellulare, nonchè di stimolare la neovascolarizzazione della sede danneggiata da un processo cronico degenerativo, promuovondo la
rigenerazione del tessuto compromesso, sia mediante differenziamento che secrezione paracrina di fattori antiinfiammatori. L’intervento e’ stato effettuato
nell’ottobre 2017 in anestesia loco-regionale, il prelievo di tessuto adiposo autologo e’ stato prelevato dal grasso in sede addominale previa infiltrazione
di soluzione fisiologica contenente anestetico locale ed adrenalina, infiltrata nel pannicolo adiposo sottocutaneo, rapidamente seguita da lipoaspirazione
mediante prelievo del tessuto adiposo con apposita cannula (Fig. 2 e 3).
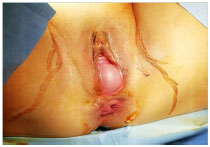
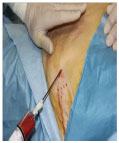
Fig. 1 Cistocele 4° stadio e danno sfintere anale Fig. 2e 3 Prelievo tessuto adiposo autologo in sede addominale
Successivamente, mediante processazione non enzimatica (Lipogems) del materiale cellulare prelevato, veniva iniettata, sotto guida ecografica, a livello
della lesione sfinteriale anale ben evidente e nei vari quadranti nello spazio inter ed extrasfinterico, oltre che a livello suburetrale ed della fascia
pubo-cervicale (foto 4 e 6).
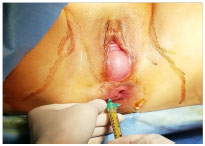
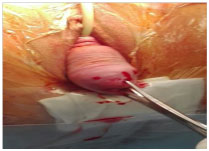
Fig. 4 Innesto cellule staminali sfintere anale Fig. 5 Isterecele trattato con isterectomia vaginale
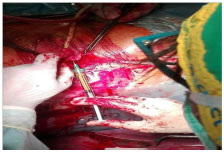
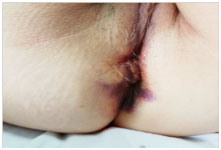
Fig. 6 Innesto cellule staminali in sede sub uretrale Fig. 7 Sfintere anale trattato alla dimissione
La paziente è stata dimessa dopo le 72 ore senza nessuna complicanza postoperatoria anche a distanza. Il rapido miglioramento è comparso gia’ dopo 15
giorni dalla trattamento, con guarigione al follow up a 6 mesi, con riacquisizione della continenza minzionale ed anale alle feci solide e liquide ed
assenza di recidive. L’esclusività di questo caso clinico sta’ nel fatto che è il primo caso di trapianto di tessuto adiposo autologo, processato con
metodo non enzimatico, nel trattamento della “Double Incontinence” associata al prolasso utero vaginale severo. L’effetto rigenerativo e terapeutico che
si e’ avuto nel caso descritto è stato determinato proprio dall’attività proliferativa ed immunospressiva delle cellule mesenchimali autologhe prelevate
dal tessuto adiposo, che hanno favorito il “self-renewal” e l’espansione delle mesenchimali stesse.
Tale proposta terapeutica necessita di uno studio con un numero di pazienti adeguato per poter dimostrare la sua efficacia e tollerabilita’ in tale
condizione morbosa. La tendenza ora è di usare cellule staminali adulte sia per problematiche etiche di non sacrificare un embrione sia per la sicurezza
oncologica, inoltre possono essere usate con totale sicurezza in autolous setting escludendo il problema della risposta immunologica e del rigetto.
Bibliografia
Prevalence and Trends of Urinary Incontinence in Adults in the United States. Alayne D. The Journal of Urology. Volume 186, Issue 2, Pages 589–593,
2011.
Epidemiology, Pathophysiology, and Classification of Fecal Incontinence: State of the Science Summary for the National Institute of Diabetes and Digestive
and Kidney Diseases (NIDDK) Workshop. Adil E Bharucha et al. The American Journal of Gastroenterology volume 110, pages 127–136, 2015.
Menopause: new frontiers in the treatment of urogenital atrophy. GA Casarotti, P Chiodera, C Tremolada. European Review for medical and Pharmacological
Sciences. 2018 in press.