La Chirurgia del Prolasso Pelvico
Linee Guida
Mauro CERVIGNI, Franca NATALE
Massimo*PORENA, Elisabetta *COSTANTINI
Gaspare" CUCINELLA
Unita' di Urologia Ginecologica Osp. S.Carlo di Nancy-IDI, Roma
*Clinica Urologica, Università degli Studi, Perugia
**Divisione di Ostetricia e Ginecologia, Osp. Villa Sofia, Palermo
INTRODUZIONE
Il pavimento pelvico è una entità anatomo-funzionale composta da numerosi apparati e strutture che concorrono unitariamente all'espletamento di più funzioni quali:
a) il mantenimento della statica pelvica
b) la conservazione di una adeguata dinamica pelvica
c) il meccanismo della continenza urinaria e fecale
d) la funzione evacuativa
e) la funzione sessuale.
Tale complessa organizzazione è possibile grazie ad una comune origine embriologica, ad una comune irrorazione ed innervazione e ad una univoca finalità filo ed ontogenetica sia sessuale che riproduttiva. Questo spiega perché quando avviene, per cause più disparate, l'abbassamento di un organo o si determina un cedimento di un apparato di sostegno o di supporto, gli altri apparati grazie ad un meccanismo di "compliance" o di adattamento, compensano questo squilibrio fino ad un punto di rottura oltre il quale inizia a comparire un descensus dapprima modesto poi sempre più evidente con concomitanti ripercussioni al livello della corretta funzionalità d'organo.
Quale chirurgia
Scopo di ogni intervento chirurgico è quello, oltre che di ripristinare la normale anatomia anche quello di restaurare la originaria funzionalità d'organo nel caso questo l'abbia persa. Ma tutte le chirurgie ricostruttive funzionali, contrariamente a quelle demolitive, hanno delle percentuali di successo che non raggiungono mai il 100 %, in quanto come asserisce anche Leriche " nessun trattamento sia esso riabilitativo medico o chirurgico potrà mai ripristinare la funzione di un organo una volta che questo l'abbia persa!"1. Le percentuali di successo riferentesi agli interventi più noti quali quelli per la correzione dell'Incontinenza Urinaria da Sforzo (I.U.S.), oscillano in letteratura mondiale tra il 70 ed il 95-96%. Diversa è la valutazione sugli interventi per la correzione del cistocele e del rettocele in quanto esistono a tutt'oggi pochi studi con follow-up a lungo termine con dati controversi riguardanti l'evoluzione di queste pazienti sia da un punto di vista anatomico e/o funzionale.
La via vaginale alla fine dell' 800 e agli inizi di questo secolo ricevette un grosso impulso soprattutto ad opera delle Scuole mitteleuropee ed inglesi seguite da quella americana capostipite delle quali fu l'intervento di Le Fort-Neugebauer (1877) per il trattamento del prolasso totale utero-vaginale, seguito dalla scuola di Manchester con l'intervento di Fothergill e di Kelly (1913)2. Agli inizi degli anni '60 questo accesso chirurgico ha subito però un notevole ridimensionamento in quanto la via addominale è stata ritenuta la più valida nei trattamenti sia dei difetti di sospensione della parete vaginale anteriore di modico grado che, nei casi di prolasso uterino associato o di prolasso della cupola vaginale. Tale ordine di pensiero è stato caldeggiato principalmente dalle Scuole Urologiche, che per tradizione hanno sempre affrontato i problemi correlati all'incontinenza urinaria per via retropubica, per una migliore familiarità con questo approccio chirurgico. Anche alcuni Autori di estrazione ginecologica hanno propugnato l'uso della via retropubica soprattutto nei casi di prolasso della cupola vaginale secondario ad isterectomia o di prolasso utero-vaginale totale sia per la migliore affidabilità e durata nel tempo, che per la facilità di esecuzione.
In ogni caso l'obiettivo che si pone il trattamento della relaxatio pelvica é:
1. La riparazione dell'uretro-cistocele
2. La sospensione della cupola vaginale
3. La riparazione o la prevenzione dell'enterocele e/o del rettocele
Gli interventi chirurgici proposti sono:
1. trattamenti della relaxatio della parete vaginale anteriore associata o meno ad incontinenza urinaria (uretra - vescica )
2. trattamenti della relaxatio della parete vaginale superiore (utero - cupola - Douglas)
3. trattamenti della relaxatio della parete vaginale posteriore/perineo (retto - perineo). Vedremo in dettaglio quelli che sono i trattamenti più attuali sia per il ripristino dell'anatomia che della funzionalità del pavimento pelvico in relazione ai 3 tipi di approccio: vaginale, addominale, laparoscopico,.
TRATTAMENTO DELLA RELAXATIO DELLA PARETE VAGINALE ANTERIORE
La parete vaginale anteriore è normalmente ancorata alla pelvi dove decorre, in una donna normale in posizione eretta, parallela al pavimento in direzione del sacro3. I legamenti cardinali ed uterosacrali ne sono i principali sistemi di sostegno o sospensione. Il diaframma uro-genitale ed il piatto degli elevatori, apparentemente aderenti ad essa possono essere anche intatti , ma allorchè questi agganci sono stati stirati ed allungati come avviene nel parto mediante il classico meccanismo "a doppia ruota" , si ha nel tempo uno scivolamento della cervice e quindi una eversione del terzo superiore della vagina ,che da gradi modesti diviene sempre più evidente fino ad arrivare all'eversione massima4.
Richardson e Coll.5 hanno identificato quattro aree in cui la fascia pubocervicale può essere interrotta con il conseguente instaurarsi dell'uretrocistocele :
1. difetto paravaginale (il più laterale) la fascia pubocervicale è staccata dalla sua inserzione alla fascia del muscolo elevatore ed otturatore , pertanto si ha una discesa del solco laterale vaginale e del collo vescicale che diventa ipermobile; si ha spesso I.U.S..
2. difetto trasversale : la fascia pubocervicale è staccata dalla sua inserzione alla fascia pericervicale dove si attaccano i legamenti cardinali ed utero-sacrali. Normalmente non vi è abbassamento del collo vescicale nè I.U.S., ma è presente un cistocele da distensione.
3. difetto centrale : vi è una rottura della fascia nella zona centrale, si assiste pertanto ad una perdita dell'angolo uretrovescicale con conseguente I.U.S..
4. difetto distale : il più raro, causa una dislocazione dell'uretra sotto la sinfisi con conseguente I.U.S.
Quasi sempre in associazione a questi difetti anatomici corrispondono dei difetti funzionali rappresentati da vari gradi di incontinenza urinaria. Questa può essere dovuta sia ipermobilità dell'uretra prossimale con dislocazione dalla sua normale posizione anatomica intra-addominale (A.I.) ma con un meccanismo uretrale intrinseco intatto, ovvero ad un danneggiamento sfinterico intrinseco dell'uretra (IS.D.), normalmente provocata da fattori iatrogeni ,congeniti, o traumatici.
La chirurgia del descensus anteriore è volta a ricondurre la parete vaginale anteriore nella sua originaria posizione anatomica e ciò può essere fatto sia per via vaginale che per via addominale e/o laparoscopica, in relazione al grado di descensus ed eventualmente agli interventi ginecologici associati, come indicato nella tabella seguente(tab. 1).
Elencheremo qui di seguito le tecniche chirurgiche più attuali alla luce dei risultati e dei follow-up a lungo termine desunto in letteratura internazionale. Tratteremo inoltre alcuni interventi, che seppure molto conosciuti ed ancora molto usati, a nostro avviso non corrispondono più ad un approccio moderno nel trattamento della relaxatio pelvica.

• Trattamento chirurgico del Cistocele
Vi sono normalmente 2 tipi di cistocele:
a) il cistocele da dislocazione, che è usualmente associato con problemi di supporto uretrale
b) il cistocele da distensione.
Il cistocele da dislocazione: gli attacchi laterali della parte medio/bassa della parete vaginale si sono sganciati dalla parete pelvica (difetto paravaginale), per cui si ha uno scivolamento in basso della parete vaginale non più ancorata alla parete pelvica. Le pliche mucose sono intatte, ma l'angolazione uretrovescicale è usualmente persa.
Il cistocele da distensione : si presenta tipicamente come un rigonfiamento liscio e lucente "come un pallone "normalmente privo di pliche mucose, e si evidenzia con lo stiramento della parete vaginale attraverso l'introito.
quando è indicata la chirurgia
l'approccio chirurgico dovrebbe essere riservato solo a quei casi in cui vi è una massa protrudente dai genitali associata a disturbi soggettivi (senso di peso, algie retropubiche, ecc.) o nei casi in cui vi è una associazione con i disturbi minzionali quali incontinenza od ostruzione.
Quattro sono le considerazioni preoperatorie da fare per determinare l'approccio chirurgico più corretto: a) la presenza di una ipermobilità dell'uretra e della incontinenza urinaria da sforzo b) la presenza di altre patologie concomitanti quali il rettocele l'enterocele od il prolasso uterino c) il grado di descensus del cistocele d) il tipo di difetto (centrale o laterale). (tab.2)

• Paravaginal repair
Richardson e Coll6. hanno proposto un intervento per la riparazione dell'uretrocistocele dovuto ad un distacco della fascia pubocervicale dal suo attacco laterale alla parete pelvica. Quando questo difetto è associato ad una incontinenza urinaria da sforzo, la sua riparazione permette anche la correzione del difetto sfinterico. La novità di approccio, rispetto agli interventi tradizionali, consiste sia nel tipo di aggancio che di direzione in quanto, nelle tecniche ormai note (Burch7, Stanton, Tanagho8) l'aggancio è anteriore e centrale, in quest'ultima è antero/posteriore e laterale. L'obiettivo è quello di riattaccare il solco laterale della vagina e la fascia pubocervicale alla parete pelvica dove era originariamente adesa e più precisamente a livello della linea alba dell'arco tendineo degli elevatori. Ciò avviene mediante 6-8 punti in materiale non-riassorbibile posizionati partendo dal collo vescicale fino alla spina ischiatica ed ottenendo così un sollevamento di tutta la parete vaginale anteriore. Pertanto come proposto dagli Autori questo intervento è indicato sia per la correzione dell'uretrocistocele che della incontinenza urinaria da sforzo. Un lavoro prospettico randomizzato di confronto tra la colposospensione sec. Burch e la paravaginal repair, compiuto da Colombo e Coll9. Ha però mostrato differenze statisticamente significative nelle percentuali di cura soggettive ed oggettive: 100% vs 72% (p=0,02) e 100% vs 61% rispettivamente, dimostrando che la paravaginal non è raccomandato nella cura della stress incontinence. L'intervento può essere effettuato per via vaginale, addominale o laparoscopica.
RISULTATI
Richardson ha riportato, in un gruppo di 233 pazienti, una continenza nel 95%. Egli ha riportato inoltre in sole 10 pazienti la recidiva del cistocele: di queste, in 4 pazienti ciò fu dovuto ad errori tecnici, in un caso ci fu la recidiva del difetto originario, 4 donne svilupparono nel post-operatorio un difetto centrale prima assente, ed 1 sviluppo un difetto laterale controlateralmente in caso di riparazione monolaterale. Shull e Coll.10, in un gruppo di 56 donne affette da difetto paravaginale bilaterale, dopo un follow-up medio di 1,6 anni, hanno riferito nel post-op.una recidiva del cistocele in soli 4 casi e la comparsa di enterocele in un solo caso. Nella metanalisi condotta da Weber e Walters (1997) su 80 articoli pubblicati dal 1996 al 1995, la paravaginal repair presenta una percentuale di successo compresa tra l'86 e il 97%. In uno studio prospettico randomizzato, Benson e Coll.11 hanno confrontato i risultati della paravaginal effettuata per via vaginale con quella per via addominale. Erano valutabili per lo studio, ad un follow-up medio di 2,5 anni, 42 paz. operate per via vaginale e 38 donne operate via addominale. Non c'erano significative differenze tra i due gruppi per morbidità, complicanze, cambiamento nei valori di emoglobina, dispareunia, dolore, durata del ricovero ospedaliero. I risultati post-op. risultarono ottimi nel 29% delle pazienti appartenenti al primo gruppo e nel 58% delle pazienti del secondo gruppo. Il 33% del primo gruppo e il 16% del secondo gruppo dovette ricorrere ad un nuovo intervento chirurgico. Questi dati portano a concludere che l'approccio addominale è più efficace nella correzione dei difetti pelvici anteriori.
• Intervento a fionda corta sec. Lahodny
Lahodny ha messo a punto recentemente un intervento correttivo, All'esterno della fascia giace un anello di tessuto connettivo denso tra vescica e parete pelvica attraverso il quale si realizza il contatto con l'aponeurosi pelvica al livello dell'arco tendineo. Unico nel suo genere, per il ripristino della anatomia e della funzionalità nei casi di prolasso utero-vaginale di grado elevato12. La fascia endopelvica che circonda la vescica viene dall'Autore definita "cingulum vescicae ", suddiviso a sua volta in lamina membranacea la parte superiore, e lamina vasorum quella inferiore13. Questo complesso sistema si estende fino ai legamenti pubouretrali, uterosacrali, e cardinali.
Dopo aver effettuato una colpotomia longitudinale si disseca la vescica e l'uretra , al davanti del setto vescico-vaginale fino al fornice laterale e, proseguendo in basso fino alla lamina vasorum . Si penetra quindi nello spazio di Retzius tra legamento pubo-uretrale posteriore e muscolo pubo-rettale . Il riposizionamento del collo vescicale dislocato si ottiene suturando i legamenti pubo-uretrali posteriori tra di loro ; e ciò avviene in modo non costrittivo tanto che si può passare un Klemmer curvo tra uretra e questi ultimi. RISULTATI E COMPLICANZE
Delucca e Coll.14 in un gruppo di 214 paz. ha riportato una cura della I.U.S nel 97.1%, un normale ripristino anatomico ed un'incidenza del 10% di rettoenterocele recidivo o residuo; inoltre paz. con urge incontinence preoperatorie non mostravano risoluzione del sintomo.
Imparato e Coll15 in un gruppo di 696 paz. ha mostrato una cura nel 92.8% senza alcuna complicanza.
• Colporrafia anteriore
La colporrafia anteriore16 è stata una delle prime tecniche ad essere effettuate nel trattamento del prolasso della parete vaginale anteriore e rappresenta all'incirca il 20 % di tutte le operazioni che si effettuano in ambito ginecologico17. Vi è purtroppo a tutt'oggi una confusione sul termine in quanto in letteratura vengono riferite a questo termine varie tecniche quali: quella originaria proposta da Kelly nel 1913 e successivamente modificata da Kennedy nel 193718 ma volte soprattutto al trattamento dell'uretrocele; ovvero la reduplicatura della fascia pubocervicale come proposta da Green19 o da Drukker20. In realtà l'obiettivo di questa tecnica è quello di reduplicare, la fascia pubocervicale mediante o una borsa di tabacco o ancor meglio con un "doppio petto" per rafforzare l'azione contenitiva di questa vera e propria ernia genitale. Ingelman-Sundberg propose di rafforzare questo effetto barriera mediante la sovrapposizione dei muscoli pubococcigei21. Del tutto recentemente alcuni centri stanno sperimentando l'uso di reti di materiale sintetico allo scopo di migliorare i risultati di questa tecnica. La colporrafia anteriore può essere associa a tecniche anti-incontinenza: nel 1997 Cross e Coll22. Hanno pubblicato i risultati del loro centro su un gruppo di 42 donne affette da cistocele di III/IV grado ed incontinenza urinaria di tipo II e trattate con colporrafia anteriore associata a pubovaginale sling. Dopo un follow-up medio di 20,4 mesi si ebbe il ripristino anatomo funzionale in tutte le pazienti: solo in 3 donne comparve un cistocele recidivo ed in 2 un enterocele; in sole 2 pazienti si ebbe la recidiva dell'incontinenza trattata mediante infiltrazioni di collagene.
COMPLICANZE
Complicanze intraoperatorie
Sono poco comuni e comprendono ematomi a livello della parete vaginale anteriore, o lesioni della vescica o dell'uretra in corso di dissezione. Qualora si verifichi una lesione vescicale, è sufficiente suturare la parete a strati e successivamente posizionare un catetere a permanenza per 7-14 giorni. Rare complicanze sono rappresentate da lesioni ureterali, dal posizionamento intravescicale o uretrale di suture con secondari problemi urologici, e da fistole uretrovaginali o vescicovaginali; inoltre, qualora siano utilizzate suture non riassorbibili o materiali eterologhi (mesh), possono verificarsi erosioni o formazione di granulomi. La reale incidenza di queste complicanze è sconosciuta.
Complicanze post-operatorie
Le più frequenti sono le infezioni urinarie, mentre ascessi pelvici o vaginali sono meno comuni. Inoltre, soprattutto in donne con disturbi urinari sub-clinici nel pre-operatorio, si possono verificare disturbi di svuotamento vescicale, che devono essere trattati mediante cateterismo intermittente e che si risolvono in genere entro 6 settimane. La funzione sessuale può essere influenzata dagli interventi per la correzione del descensus anteriore: Haase e Skibsted (1988), in un gruppo di donne sessualmente attive sottoposte ad interventi per la correzione della stress incontinence e del prolasso genitale, hanno evidenziato nel 24% dei casi un miglioramento della funzione sessuale, nel 67% dei casi nessun cambiamento e nel 9% un peggioramento, concludendo che la funzione sessuale viene migliorata dagli interventi anti-incontinenza, e peggiorata dagli interventi per la cura del prolasso, soprattutto se alla riparazione del segmento anteriore si associa una colpoperineorrafia posteriore.
RISULTATI
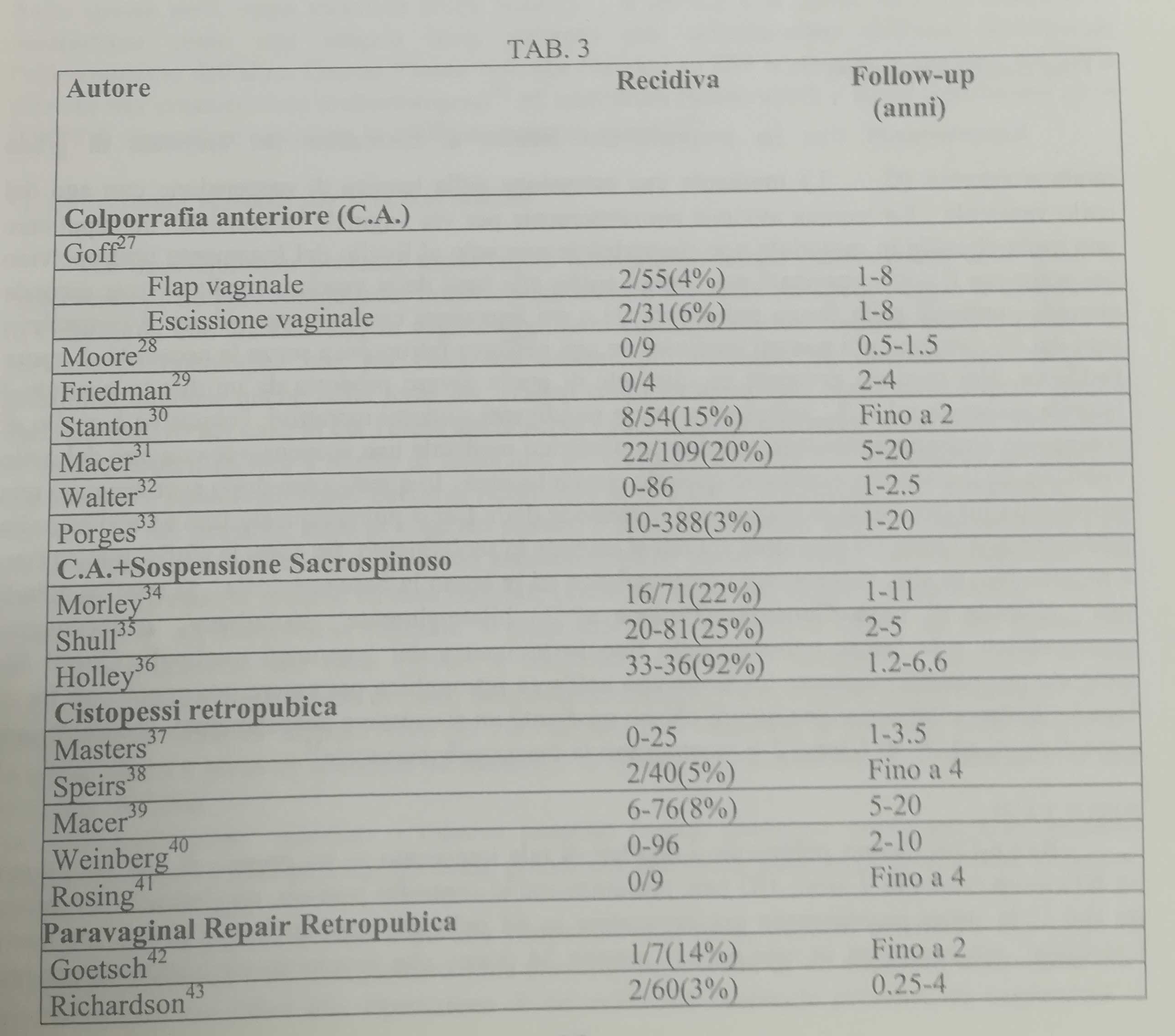
Pochi lavori sono stati pubblicati sui risultati a lungo termine degli interventi di correzione del prolasso vaginale anteriore; inoltre la definizione di “recidiva” varia nei diversi studi, e spesso manca un follow-up adeguato (Tab.3). Una metanalisi effettuata da Weber e Coll. su oltre 80 articoli23 pubblicati in Letteratura internazionale ha riportato che le percentuali di recidive variano dallo 0 al 20%, ma che arrivava al 92% in caso di interventi associati. In un recente lavoro Drutz e Coll.24 hanno riportato la loro esperienza su un gruppo di 142 sottoposte a colpoperineorrafia anteriore rinforzata da una rete di Marlex. Dopo un follow-up medio di 3,2 anni, hanno riferito un'assenza di recidive del descensus anteriore ed un 74% di cura della stress urinary incontinence. In sole 3 pazienti si è verificata erosione della rete. In uno studio prospettico randomizzato, Liapis e Coll.25 hanno confrontato due gruppi di pazienti: il primo costituito da donne sottoposte alla sola colporrafia per la correzione del cistocele; il secondo sottoposto a colposospensione sec. Burch. Dopo un follow-up medio di 3 anni, la percentuale di guarigione nel gruppo delle pazienti sottoposte a Burch era significativamente più elevato (88% vs 57% - P < 0,001). Inoltre ad una valutazione ecografica, la Burch si configurava più efficace nelle stabilizzare la base vescicale, il collo e l'uretra prossimale rispetto alla colporrafia.
Kholi e Karram26 hanno invece valutato, in uno studio retrospettivo, l'incidenza della recidiva del cistocele dopo colporrafia con associata o meno a sospensione ad ago del collo vescicale. Ad un follow-up medio di 13 mesi, l'incidenza del cistocele recidivo era significativamente più elevata dopo colporrafia associata a sospensione ad ago del collo (33% VS 7%). Ciò è da loro messo in relazione alla dissezione retropubica del collo vescicale che può esitare in un difetto paravaginale iatrogeno o in una denervazione della parete vaginale anteriore.
Tra i fattori predisponenti alla recidiva ricordiamo: una predisposizione genetica, successive gravidanze, aumento di peso, fumo, malattie polmonari croniche, deficit ormonale secondario a menopausa.
I fattori di rischio di recidiva degli interventi di correzione del prolasso vaginale anteriore non sono stati specificamente studiati. Le recidive possono essere espressione di una difficoltà ad identificare ed a riparare il difetto di supporto; ovvero possono derivare da una debolezza o da una fragilità dei tessuti, come si verifica nelle pazienti in menopausa. Inoltre una eccessiva sospensione posteriore della vagina, come si verifica in corso di sospensione al legamento sacrospinoso, può predisporre ad una recidiva di prolasso anteriore.

• Four corner suspension51
Recentemente Raz ha proposto una tecnica di correzione del cistocele di grado moderato/severo (C 2 ) mediante una estensione della tecnica di sospensione con ago del collo vescicale . La tecnica avviene eminentemente per via vaginale e consiste nell'applicare una tripla elicoide in materiale non riassorbibile non solo al livello del legamento uretropelvico per sollevare il collo vescicale ma estesa anche alla base della vescica mediante una seconda elicoide applicata sulla fascia pubocervicale e sui legamenti cardinali per ridurre il cistocele; i capi dei fili vengono poi passati mediante un ago nell'area retropubica senza la necessità di aprire l'addome. Nel caso sia presente un cistocele di grado severo prodotto da un difetto centrale e laterale associato a I.U.S., infezioni urinarie recidivanti, sintomi ostruttivi: l'obiettivo è quello di correggere contemporaneamente il difetto sfinterico mediante una sospensione con ago del collo vescicale ed il cistocele, mediante appunto questa tecnica. In questo caso dopo aver eseguito una colpotomia longitudinale si esegue una dissezione della fascia pubocervicale fino ad arrivare alla giunzione con i muscoli elevatori; quindi si estende lo scollamento fin sotto la sinfisi pubica fino a raggiungere in alto il legamento uretropelvico ed in basso la base vescicale. Si applica quindi una elicoide di monofilamento (Prolene n° 1) bilateralmente includente il legamento uretropelvico e la fascia pubocervicale fino in vicinanza dei legamenti cardinali. Questi fili vengono poi passati mediante un lungo ago nell'area retropubica per essere poi agganciati tra di loro Lo hiatus anteriore viene quindi chiuso mediante un successivo accostamento mediante una serie di punti ad "8" di Vicryl 2-0 incorporanti la fascia pubocervicale52
RISULTATI
Raz e Coll. hanno pubblicato i risultati di tale intervento su un gruppo di 107 paz; dopo un follow-up medio di 2 anni: 105 paz. presentavano al controllo post-op. un cistocele compreso tra 0 e 1; la stress incontinence era scomparsa in 84 della 89 pazienti incontinenti; “de novo instability” era comparsa in sole 6 paz. mentre 54 donne che presentavano instabilità pre-op. notarono un miglioramento clinico. Inoltre delle 12 pazienti che presentavano ritenzione urinaria pro-op., 10 presentarono una risoluzione della stessa.
TRATTAMENTO DELLA RELAXATIO DELLA PARETE VAGINALE SUPERIORE
Prolasso uterino
Il prolasso dell'utero è fondamentalmente legato ad un indebolimento dei supporti della metà superiore della vagina. I legamenti cardinali ed uterosacrali determinano il principale ancoraggio del terzo superiore vaginale e della cervice uterina, trattenendo questi elementi al di sopra del piatto degli elevatori. Anche quando il diaframma pelvico ed il piatto degli elevatori sono intatti, allorchè questi legamenti sono stati permanentemente danneggiati, mediante uno stiramento od un allungamento, la cervice diviene sempre più mobile fino a scivolare all'esterno attraverso lo hiatus degli elevatori, anche in presenza di una normalità del diaframma urogenitale e del terzo inferiore vaginale.
Il prolasso dell'utero non è solo il risultato di un trauma ostetrico ma può anche essere dovuto ad un generale indebolimento ed atrofia dei legamenti di supporto nel periodo postmenopausale, oppure ad una neuropatia concomitante , ovvero alla coincidenza di questi due ultimi eventi.
Assai spesso però, come asserisce anche Bonney53, la cervice e la parete vaginale anteriore si comportano come una singola unità pertanto allo scivolamento dell'una corrisponde l'abbassamento dell'altra. Questo è tanto vero che Navratil su 889 isterectomie vaginali nel 73 % effettuò una concomitante uretrocistopessi54 ed addirittura Hawksworth e Roux riportarono circa il 90% di riparazioni associate in 1000 isterectomie vaginali55.
• L'isterectomia vaginale per prolasso uterino
Le operazioni per prolasso totale che si facevano un tempo , antesignana delle quali fu l'intervento di Le Fort-Neugebauer mirante a conservare il viscere , o ancor peggio le operazioni di colpocleisi che annullavano la vagina oggi sono concettualmente respinte sia per motivi di prevenzione oncologica che per l'esigenza sempre più frequente di ottenere una adeguata abitabilità vaginale anche nella terza età. D'altro canto un approccio conservativo quale quello fisioriabilitativo nel caso in cui l'utero abbia perso i suoi naturali ancoraggi è del tutto inefficace, in quanto l'obiettivo non è quello di rafforzare gli elevatori dell'ano o il diaframma urogenitale che sovente è conservato bensì quello di ricostituire la originaria conformazione anatomica.
Anche l'uso del pessario, assai in voga nel passato è stato attualmente molto ridimensionato , sia per le migliorate tecniche chirurgiche ed anestesiologiche anche in donne ultraottuagenarie , sia per le non infrequenti sequele ad esso correlate (decubiti, infezioni, disturbi minzionali).
L'indicazione all'isterectomia vaginale si pone allorchè ci si trova di fronte ad una donna con un utero procidente alla rima vulvare o addirittura prolassato all'esterno correlato ad una spiccata sintomatologia (senso di peso, sanguinamento,algie retropubiche, dispareunia, ecc.). La condizione permittente all'intervento per via vaginale è ovviamente, la presenza dello spazio del Douglas libero e privo di aderenze da fenomeni di fibrosi o endometriosi, e soprattutto con una adeguata mobilità .
Le controindicazioni assolute o relative possono essere: patologie annessiali concomitanti, flogosi od endometriosi pelvica, abnorme grandezza dell'utero, mancanza di mobilità, pregressi interventi addominali. È importante sottolineare che, oltre alla rimozione dell'utero, occorre effettuare una serie di accorgimenti tecnici volti alla ricostruzione anatomo-funzionale di un adeguato diaframma urogenitale e pelvico. Oltre alla riparazione di un eventuale elitrocele presente, si sospenderà il moncone vaginale posteriore ai legamenti uterosacrali secondo la tecnica di McCall che consiste nell'apporre 2 o più punti in materiale a lento riassorbimento tra i legamenti utero-sacrali il peritoneo e la parete vaginale, ottenendo così una parziale obliterazione del Douglas; si aggancerà quindi il moncone vaginale anteriore ai legamenti infundibolo-pelvici e rotondi per evitare un futuro un descensus della cupola vaginale . La correzione della parete vaginale anteriore (che abbiamo già trattato) è anch'essa importante per evitare la comparsa indesiderata di una incontinenza urinaria precedentemente assente. È consigliabile infine eseguire colpoperineoplastica per la già ricordata ricostituzione di un adeguato piano muscolo-fasciale fattore determinante nell'impedire la recidiva anatomo-funzionale di un uretrocistocele e quindi dell'incontinenza urinaria.
• La Colpoclesi parziale sec. LeFort
Questo intervento56 corregge il prolasso del segmento vaginale superiore mediante avvicinamento della parete vaginale anteriore e posteriore, la qual cosa comporta una completa chiusura della vagina. Si tratta di un intervento veloce, con minima perdita ematica, e può essere effettuato in anestesia regionale o addirittura in anestesia locale. Dovrebbe però essere riservato come “ultima ratio” poiché non lascia una vagina funzionale.
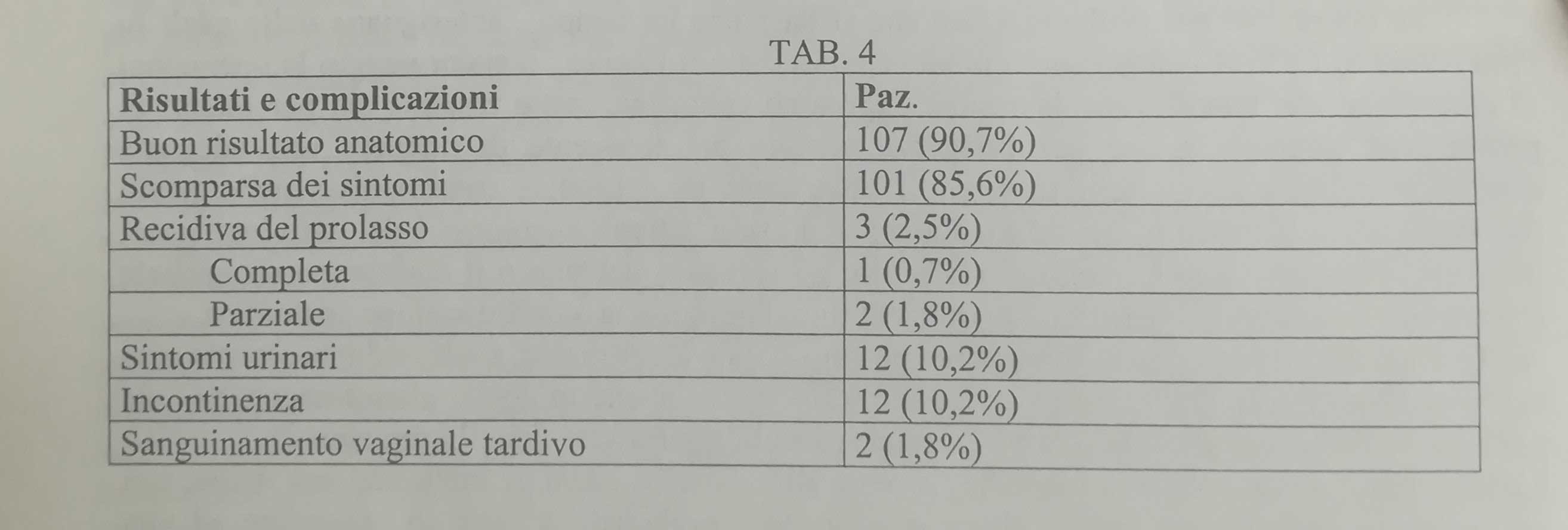
RISULTATI E COMPLICANZE
I risultati di tale intervento sono riferiti da Goldman e coll. (1985)57 e sono riportati in tabella 4.
Complicanze precoci comprendono ematomi, infezioni e granulomi. Può inoltre comparire urgenza minzionale e ritenzione urinaria, specialmente se si associa una plicatura del collo vescicale.
• Colpectomia e colpocleisi
Questo intervento prevede la totale rimozione della mucosa vaginale e l'eversione della componente muscolare della parete vaginale e della sottostante fascia endopelvica medianti punti di sutura assorbibili.
La percentuale di correzione anatomica del prolasso varia dall'89% (Anderson e Deasy 1960)58 al 100% (Phaneuf 193559 – Adams 195160 – Ridley61 1972).
Prolasso della cupola vaginale
Il prolasso della cupola vaginale è un fenomeno complesso della statica pelvica in cui possono coesistere concomitantemente cistocele, rettocele od enterocele. Sebbene sia più frequente nelle pazienti in età postmenopausale e pluripare, può avvenire anche in giovani donne ed in nullipare per una debolezza congenita dei tessuti pelvici. Può essere assai frequente anche dopo una isterectomia in cui non sia stata effettuata una corretta profilassi di sostegno della cupola. Spesso coesistono dei gradi più o meno accentuati di uretrocistocele e rettocele che devono essere valutati e considerati per una correzione chirurgica concomitante.
Ci sono vari metodi di correzione sia per via addominale che vaginale.
Gli interventi precedentemente enunciati di colpocleisi o di colpectomia ormai fanno parte di un approccio non più corrispondente né ai canoni moderni né alla richiesta delle pazienti in eta geriatrica di poter avere una soddisfacente vita sessuale.
La colposacropessia per via addominale62 avviene mediante la fissazione del fondo dell'utero o della vagina al sacro mediante una benderella di materiale eterologo (Mersilene, Gore-Tex) od omologo (fascia lata) passata per via retroperitoneale. È particolarmente indicata laddove si debba aprire l'addome per una patologia annessiale od uterina o allorché la vagina è troppo corta da essere portata alla spina ischiatica. Se esiste un cistocele o un rettocele concomitanti, questi debbono essere affrontati in tempi differenti per il pericolo di una infezione della protesi di ancoraggio. Con questa tecnica inoltre noi riusciamo a correggere solo difetti della volta ma non eversioni della parte inferiore della vagina.
Viceversa con la sospensione della cupola ai legamenti sacrospinosi63,64 abbiamo più vantaggi: è una tecnica extraperitoneale quindi meno rischiosa e più breve; si possono effettuare concomitantemente altri interventi per la correzione della statica pelvica; si evitano tutti i rischi degli interventi addominali quali occlusione, laparocele, ecc. L'intervento consiste nell'eseguire una colpotomia posteriore ,quindi una volta scollato il pilastro rettale destro si penetra nella fossa ischiorettale omolaterale. Mediante un tampone montato e con l'uso del dito indice e medio della mano controlaterale si reperta il legamento sacrospinoso che decorre dalla spina ischiatica al sacro. Mediante un ago di Deschamps si passa un doppio punto in materiale non riassorbibile sul legamento e lo si ancora al fondo vaginale che così viene ad essere stirato in profondità ridando così una adeguata lunghezza ed asse alla vagina.
• Trattamento chirurgico del Prolasso di volta
L’eversione della volta vaginale si verifica in circa lo 0,5% delle pazienti sottoposte ad isterectomia vaginale o addominale. Procedure profilattiche attuate al tempo della isterectomia (1. sutura della fascia endopelvica/ legamenti uterosacrali e cardinali alla volta vaginale 2) effettuazione routinaria della culdoplastica 3) chiusura del cul-de-sac 4) escissione dell'enterocele dopo l'asportazione dell'utero) riducono infatti l'incidenza del prolasso di volta.
In caso di un prolasso uterovaginale modesto, non superiore al II° grado sec. Baden, una culdoplastica associata ad una colpoperincorrafia anteriore e posteriore sono sufficienti a ripristinare la normale anatomia vaginale. In caso di prolasso uterovaginale avanzato, può essere utilizzato sia l'approccio vaginale che addominale, ma l'approccio addominale sembra garantire i migliori risultati.
• Colposospensione al legamento sacrospinoso
L'intervento prevede l'ancoraggio mono o bilaterale della cupola vaginale al legamento sacrospinoso. Esso si estende dalla spina ischiatica fino alla porzione inferiore del sacro e del coccige. Posteriormente al legamento sacrospinoso e al legamento sacrotuberoso decorre il muscolo grande gluteo ed il grasso della fossa ischiorettale. Il nervo sciatico giace supero lateralmente al legamento sacrospinoso, e superiormente ad esso si localizzano i vasi glutei inferiori ed il plesso venoso ipogastrico.
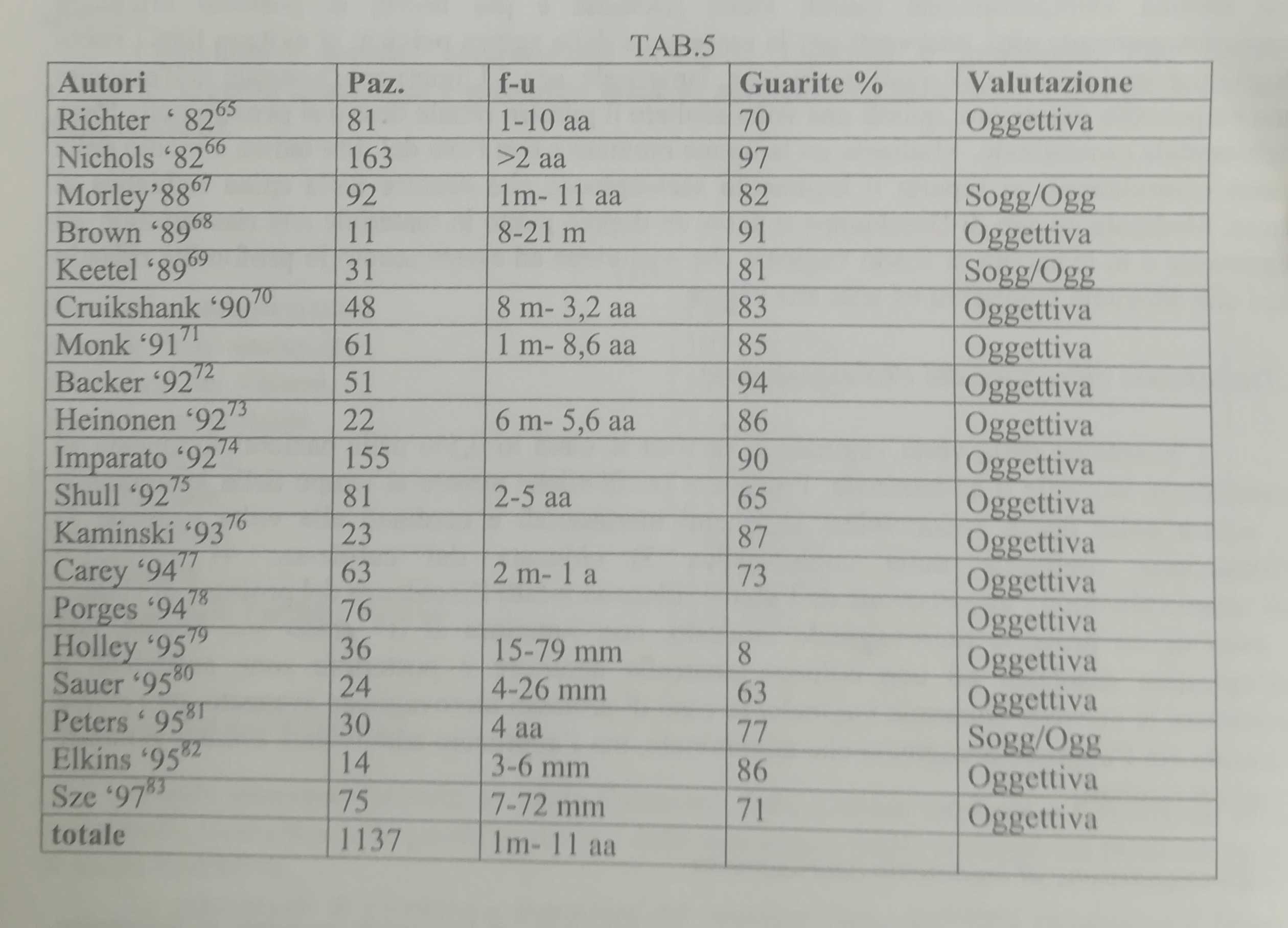
RISULTATI E COMPLICANZE
I risultati dell'intervento di sospensione al legamento sacrospinoso sono riportati in tabella 4.
Le complicanze sono rappresentate da:
- emorragie dei vasi glutei inferiori, del plesso venoso ipogastrico o dei vasi pudendi interni;
- esse sono dovute ad eccessive dissezioni superiormente al muscolo coccigeo o lateralmente alla spina ischiatica.
- Dolore in circa il 10-15% delle pazienti dal lato in cui viene attuata la sospensione. Ciò è probabilmente in relazione al danneggiamento dei piccoli vasi che decorrono all'interno del legamento sacrospinoso, che si risolve in genere spontaneamente in 6 settimane.
- Lesione del nervo sciatico, che quando presente costringe ad un reintervento per rimuovere i fili di sutura.
- Lesione rettale, che può essere riparata intraoperatoriamente.
- Stress urinary incontinence, da riconnettere ad un eccessivo stiramento della giunzione uretrovescicale.
- Stenosi vaginale, dovuta ad una eccessiva asportazione di tessuto vaginale anteriore o
- Posteriore.
- Prolasso recidivo della parete vaginale anteriore, probabilmente dovuto ad una eccessiva deviazione posteriore dell'asse vaginale.
• Colposospensione alla fascia sacrococcigea
Questa tecnica è stata per la prima volta descritta da Inmox (1963)84 e prevede la sospensione della volta vaginale alla fascia ileococcigea proprio al di sotto della spina ischiatica.
RISULTATI E COMPLICANZE
Tra il 1981 ed il 1993 Schull e coll. (1993)85 e Meeks e coll. (1994)86 hanno utilizzato questa tecnica in 152 paz., con una percentuale di successo del 92%: 2 pazienti presentarono un prolasso recidivo della volta vaginale; 8 un descensus anteriore e 3 un descensus posteriore.
Sono stati riferite solo in 4 casi complicanze intraoperatorie, comprendenti 1 lesione vescicale, 1 lesione vaginale e 2 casi di gravi emorragie che richiesero trasfusioni.
Enterocele
L'enterocele si viene a formare da una sacca di peritoneo compresa tra il retto e la vagina contenente o meno alcune anse intestinali insieme all'omento.
L'eversione della cupola o addirittura di tutta la vagina può coesistere anche in assenza di un enterocele in quanto entrambi sono entità anatomiche e cliniche separate. E' fondamentale riconoscerlo per evitare di confonderlo con il prolasso della volta od un rettocele alto in quanto un errato o mancato trattamento può essere inefficace nella scomparsa dei sintomi ad esso associati quali: sensazione di peso o di spinta in basso od algie lombo-sacrali. Il modo migliore per riconoscerlo si attua introducendo il pollice e l'indice della mano in vagina e nel retto con la paziente in posizione eretta , e valutando la presenza di anse nello spazio retto-vaginale.
La riparazione può essere effettuata sia per via vaginale che addominale. Nella via vaginale è essenziale riconoscere e resecare il sacco erniario e, riportate le anse in cavità, effettuare una doppia borsa di tabacco sul peritoneo secondo la tecnica di Moschowitz87. L'intervento per via addominale consiste invece nell'obliterare il cul-di-sacco con l'accostamento dei legamenti uterosacrali, mediante una borsa di tabacco o dei punti staccati applicati dall'utero al retto88. L'obiezione che si può fare a questo tipo di tecnica è che con questo approccio non viene reciso l'eccesso di peritoneo, e che possono residuare dei recessi entro cui si possono incuneare delle anse con una conseguente ostruzione, ovvero che ponendo i punti dall'alto è più facile determinare un inginocchiamento dell'uretere.
Correzione dell'enterocele
• Culdoplastica secondo McCall
Obiettivo di questo intervento è di correggere l'enterocele o di obliterare il cul-de-sac peritoneale dopo colpoisterectomia mediante una o più suture “a borsa di tabacco” sul peritoneo pelvico.
RISULTATI E COMPLICANZE
Pochi lavori sono stati pubblicati sui risultati a lungo termine della culdoplastica sec. McCall89. In un lavoro di Given (1985)90 su 48 donne che avevano subito questo intervento, è riportata solo in 2 pazienti (4%) una recidiva dell'enterocele ad un follow-up medio di 7 anni (range 2-22 anni). Sze e Karram (1997)91 su un gruppo di 322 donne, dopo un follow-up compreso tra 1 e 12 anni, riferirono una percentuale di guarigione del 88%; 9 pazienti presentarono un prolasso recidivo della volta vaginale, 2 un prolasso della parete vaginale anteriore, 11 un descensus del segmento posteriore, e 12 un descensus di più di un segmento vaginale. Webb (1988)92 ha invece riportato il risultato di un questionario somministrato ad un gruppo di 504 donne: di queste l’88,5% si riteneva guarita; l'82% delle pazienti si riteneva soddisfatta dopo l'intervento; il 22% delle donne sessualmente attive lamentava dispareunia.
Cruikshank e Coll. 93, in uno studio prospettico randomizzato e controllato su un gruppo di 100 donne, hanno confrontato 3 diversi interventi per la correzione dell'enterocele: la douglasectomia sec. Moskowitz, la culdoplastica sec. McCall e la semplice chiusura del cul-de. sac peritoneale la qual cosa consente il movimento passivo del complesso uterosacrale-cardinale. Ad un follow-up di 3 anni, la culdoplastica sec. McCall si presentava come il migliore, ad un confronto statistico con le altre 2 metodiche. (P=0.004).
Le complicanze sono riportate in Tab. 6
Uno studio retrospettivo caso-controllo ha posto a confronto 62 pazienti sottoposte a culdoplastica sec. McCall con un identico numero di soggetti dopo sospensione al legamento sacrospinoso. Il tempo operatorio e le perdite di sangue erano significativamente più elevate nelle pazienti sottoposte a sospensione al legamento sacrospinoso (P < 0.001). Ad un follow-up compreso tra 4 e 9 anni, il 27% della pazienti sottoposte a sospensione al legamento sacrospinoso presentavano una recidiva del prolasso rispetto al 15% delle pazienti con McCall. In particolare la recidiva del prolasso era presente nell'8% vs 5% (P=0,04) ed un cistocele recidivo nel 21% del primo gruppo vs il 6% (P=0,04). Non fu notata nessuna differenza significativa nella funzione sessuale. Questi dati sembrano dimostrare che la sospensione allegamento sacrospinoso non sia efficace nel trattamento del prolasso uterovaginale e nel prolasso di volta vaginale.

• Ricostruzione fasciale
Questo intervento si basa sui concetti di anatomia descritti da DeLancey94, che considera l’enterocele ed il prolasso della cupola vaginale come il risultato dell'incapacità dei legamenti cardinali ed uterosacrali a collegare superiormente o trasversalmente la fascia endopelvica all'apice della cupola vaginale. In pratica l'enterocele si verifica quando le fasce pubocervicale e rettovaginale si separano, consentendo al cul-de-sac peritoneale con il suo contenuto di protrudere attraverso il difetto fasciale. In presenza dell'utero, l’enterocele sarà localizzato posteriormente alla cervice ed anteriormente al retto. In assenza di utero, l'enterocele potrà verificarsi a livello dell'apice vaginale, anteriormente o posteriormente ad esso: nel primo caso il difetto fasciale coinvolge sia la fascia pubocervicale e quella rettovaginale, nel secondo caso il deficit è localizzato a livello della fascia pubocervicale, nell'ultimo caso il difetto riguarda la porzione superiore e trasversa della fascia rettovaginale.
TRATTAMENTO DELLA RELAXATIO VAGINALE POSTERIORE
Il danneggiamento al più basso apparato di supporto pelvico e cioè al diaframma urogenitale e pelvico determina una eversione più o meno marcata della vagina con il conseguente sviluppo di un rettocele.
Questo descensus può essere determinato da: uno stiramento ed attenuazione della parete vaginale, da un danneggiamento degli attacchi laterali della vagina alla parete pelvica soprattutto a livello dei legamenti cardinali; dal distacco totale di questi attacchi laterali con successiva fibrosi. Vi possono essere vari gradi di rettocele e di rilasciamento perineale sia in considerazione dei traumi ostetrici subiti che del tipo di costipazione intestinale presente. A seconda del livello di lesione pertanto si possono evidenziare 3 tipi di rettocele: basso correlato ad una non corretta episiotomia; medio dovuto ad un danno ostetrico ; alto provocato da un eccessivo stiramento della parete vaginale posteriore.
E' fondamentale soprattutto nei casi di rettocele alto e medio l'uso della già citata tecnica di McCall per ricostituire un adeguato piano di supporto connettivale. A questo seguirà nei casi medio/bassi il ripristino di un piano muscolare adeguato ottenuto mediante l'accostamento dei fasci mediali degli elevatori dell'ano con una duplicatura della fascia perirettale.
Affinché abbia successo la tecnica riparativa deve essere effettuata al di sopra del punto più craniale del rettocele. Nel caso vi sia una relaxatio perineale causata sia da pregressi traumi ostetrici o da interventi o cause neurogene va effettuata una perineorrafia mirante ad accostare, con un punto in materiale a lento riassorbimento, il tratto distale degli elevatori ed a ricostituire "il corpo perineale". Nel caso invece in cui si abbia un prolasso perineale occorre effettuare un approccio posteriore al retto, posizionando la donna in posizione prona ed entrando nello spazio retto-coccigeo per poter applicare 4 o 5 punti in materiale a lento riassorbimento al periostio presacrale. Di sovente l'incontinenza fecale ed ai gas tende a scomparire od a migliorare nettamente a causa dell'aumentato tono che riacquista lo sfintere anale.
• Correzione del Rettocele
La tradizionale riparazione del rettocele comporta la reduplicatura della fascia rettovaginale, secondo la tecnica descritta e poi modificata da Goff95. Essa prevede l'isolamento dalla parete vaginale della fascia rettovaginale che è di natura avascolare e che, quando è intatta, si configura come la diretta continuazione dei legamenti uterosacrali al di sopra il sacro. Successivamente la porzione superiore di tale fascia viene duplicata mediante suture a lento riassorbimento avendo cura di incorporare nella sutura solo la fascia e non la muscolatura striata o la parete vaginale. Inoltre i punti vanno posizionati ad una certa distanza gli uni dall'altro al fine di evitare retrazioni o irregolarità della parete che possono causare dispareunia.
Un approccio alternativo alla correzione del rettocele prevede invece l'identificazione e la correzione del difetto della fascia prerettale che consente al retto di entrare in diretto contatto con la vagina. Tale difetto può essere riconosciuto intraoperatoriamente ovvero può essere messo in evidenza mediante immagini fluoroscopiche. La tecnica consiste nel ricongiungere il setto rettovaginale al corpo perineale. Infine, nei casi di rettoceli medio-alti, una tecnica più recente, prevede di ancorare la volta vaginale ed il fornice posteriore insieme alla fascia prerettale alla branca mediale degli elevatori dell’ano (Miorrafia degli elevatori).
INDICAZIONI E COMPLICANZE
Si ritiene che vadano corretti chirurgicamente solo i rettoceli sintomatici. Il principale sintomo da tenere in considerazione è la necessità di assistere la defecazione: tipicamente i pazienti riferiscono il bisogno di comprimere il corpo perineale o la parete vaginale posteriore per eliminare il materiale fecale.
Le complicanze intraoperatorie comprendono emorragie e lesioni del retto. Queste ultime possono essere riparate mediante una sutura a strati intraoperatoriamente. Per quanto riguarda le complicanze postoperatorie, ricordiamo che anche la funzione sessuale può essere modificata da interventi sul perineo posteriore; oltre al già citato lavoro di Haase e Skibsted. anche Francis e Jeffcoat (1961)96 hanno trovato che circa la metà delle donne sessualmente attive presentavano problemi sessuali dopo interventi di colpoperineorrafía anteriore e posteriore con o senza isterectomia. In particolare il 55% delle donne riferiva perdita del desiderio sessuale; le rimanenti riferivano difficoltà sessuali causate da un accorciamento o una stenosi vaginale, o dispareunia.
CONCLUSIONI
Il chirurgo pelvico sia esso ginecologo che urologo dovrebbe pensare al prolasso genitale in termini di sito del danno al tessuto di supporto muscoloconnettivale di tutto il canale vaginale e del perineo piuttosto che considerare semplicemente una zona in cui vi è stato un danneggiamento. Il difetto primario deve essere identificato e corretto cercando di preservare quanto più possibile una adeguata abitabilità vaginale. In genere tanto maggiore è il prolasso , più difficile è l'intervento chirurgico demolitivo e riparativo, per una alterazione dei rapporti anatomici; ma anche maggiore sarà il gradimento della paziente in relazione alla sua vita lavorativa,relazionale e sessuale. A tutt'oggi non esiste un gold standard per il trattamento del prolasso genitale sia per la scarsità dei lavori prospettici randomizzati, che talora per la brevità dei follow-up, ma anche per la complessità degli interventi associati. Il chirurgo però che affronta queste problematiche deve possedere nel proprio bagaglio tecnico una serie di tecniche che debbono essere "personalizzate" alla paziente e non all'operatore. E' infine imperativo considerare il pavimento pelvico una unità anatomo-funzionale da essere trattata, allorché si decida un approccio chirurgico, in un tempo unico non solo riparativo ma anche profilattico per i settori non interessati, per evitare temibili ed inevitabili sequele.
BIBLIOGRAFIA
1Leriche A. : Role de la rééducation dans l'incontinence urinaire féminine. Méd, et Hyg. 46:3402. 1988. 2Kelly H.A.: Incontinence of urine in women. Urolog. Cutan. Rev., 17:291,1913.
3Nichols, D., and Milley, P. : Significance of restoration of normal vaginal depth and axis. Obstet. Gynecol., ,36: 251-255, 1970.
4Nichols, D.H: Anatomic considerations in Stress Urinary Incontinence. In :Disorders of the female urethra and urinary incontinence, 2nd ed.,W.G. Slate Ed., Williams & Wilkins Baltim., 155-174. 1982.
5Richardson A.C., Lyon M.D., Williams N.L.: A new look at pelvic relaxation. Am. J. Obstet. Gynecol.: , 126,568, 1976.
6Richardson A.C.,Edmonds P.B.,Williams N.R.: Treatment of stress incontinence due to paravaginal defect. Obstet Gynecol. ,57:357, 1981
7Burch JC: Urethrovaginal fixation to Cooper's ligament for correction of stress incontinence, cystocele and prolapse, Am J Obstet Gynecol 81: 281, 1961.
8Tanagho EA: colpocystourethropexy: the way to do it. J Urol 116: 751, 1976.
9Colombo M, Milani R, Vitobello D, Maggioni: a randomized comparison of Burch colposuspension and abdominal paravaginal defect repair for female stress urinary incontinence,
10Shull BL, Benn SJ, Kuehl TJ: Surgical management of prolapse of the anterior vaginal segment: an analysis of support defects, operative morbidity, and anatomic outcome.
11Benson JT, Lucente V, McClellan E: Vaginal versus abdominal reconstructive surgery for the treatment of pelvic support defects: a prospective randomized study with long-term outcome.
12Lahodny J.: Ventral plasty of the levators a neglected method for the operative treatment of stress incontinence. Geburt. Frauen., 41 (11):769, 1981.
13Lahodny J.: Cingulum vesicae bladder anchoring in the pelvis. Geburt. Frauen., 46 (5): 319, 1986. 19 14Delucca A., Messini S., Kusstatscher M. Terapia chirurgica personalizzata dell'insufficienza del pavimento pelvico femminile. In :Urologia Ginecologica Ed. G. Miniello, G. Cagnazzo Ed. CIC Roma 23-4, 1994 15 15Imparato E., Delucca A., Galbusera M. Terapia chirurgica della KIUS. Convegno nazionale AOGOI,Abano 21:9,1990
16Beck RP, McCormick S: Treatment of urinary stress incontinence with anterior colporraphy. Obstet Gynecol 59: 269, 1982.
17Stallworthy,J.A.: Prolapse.I. Aetiology and diagnosis. Treatment. Brit. Med. J.,1:499,1971.
18Kennedy, W.T.: Incontinence of urine in the female. Am J. Obstet. Gynecol. 33:19,1937.
19Green, TH, jr.: Operative management of urinary stress incontinence. In: Cooper P (ed) The craft of surgery, 2nd ed. Little Brown, Boston, 1539, 1971.
20Drukker, B.H.: Anterior colporraphy. In: Buchsbaum H.J., Schmidt J.D.(eds). Gynecologic and Obstetric Urology, 2nd ed. Saunders Co.,Philadelphia, 239, 1982.
21Ingelman-Sundberg A.: Stress Incontinence of urine. J. Obstet. Gynecol Br. Emp. , 59:699,1952.
22Cross CA, Cesppedes RD, McGuire EJ: Treatment results using pubovaginal slings in patients with large cystocele and stress incontinence.J Urol 158 (2): 431-4, 1997.
23Weber AM, Walters MD: Anterior vaginal prolapse: review of anatomy and tecnique of surgical repair. Obstet Gynecol 89: 311, 1997.
24Flood CG, Drutz HP, Waja L: Anterior colporrhaphy reinforced with Marlex Mesh for the treatment of cystocele. Int Urogynecol J Pelvic Floor Dysfunction. 9. (4): 200-4, 1999.
25Liapis A, Pyrgiotis E, kontoravdis A, Louridas C, Zourlas PA: genuine stress incontinence: prospective randomized comparison of two operative methods. Eur J Obstet Gynecol Reprod Biol 64 (1): 69-72, 1996 26Kohli N, Sze EH, Roat TW, Karram MM: Incidence of recurrent cystocele after anterior colporrhaphy with and without concomitant transvaginal needle suspension; Am J Obstet Gynecol 177 (4): 982-3, 1996. 27GoffBH.An evaluation of the Bissel operation for uterine prolapse. A follow-up study. Surg. Gynecol Obstet 1933;57:763-71
28Moore J, Armstrong JT,Wills SH. The use of tantalum mesh in cystocele with critical report of ten cases. Am J Obstet Gynecol 1955;69:1127-35
29Friedman EA, Meltzer RN.Collagen mesh prosthesis for repair of endopelvic fascia defect. AmJ Obstet Gynecol 1970;106:430-3
30Stanton SL.Hilton P, Norton P,Cardozo L. Clinical and urodynamic effects of anterior colporraphy and vaginal hysterectomy for prolapse with and without incontinence.Br.J Obstet Gynecol 1982:89:459-63
31MacerGA.Transabdominal repair of cystocele, a 20 year experience,compared with the traditional vaginal approach.Am J Obstet Gynecol 1978.131:203-7
32Walters,Olesen
33Porges RF,Smilen SW. Long-term analysis of the surgical management of pelvic support defects. AmJ Obstet Gynecol 1994;171:1518-28
34Morley GW,DeLancey JOL. Sacrospinous ligament fixation for eversion of the vagina. Am J Obstet Gynecol 1988;158:872-81
35Shull BL,Capen CV,Riggs MW,Kuehl TJ.Preoperative and postoperative analysis of site-specific pelvic support defects in 81 women treated with sacrospinous ligament suspension and pelvic reconstruction. Am J Obstet Gynecol 1992;166:1764-71
36Holley RL, Varner RE,Gleason BP,Apffel LA,Scott S. Recurrent pelvic support defects after sacrospinous ligament fixation for vaginal yault prolapse. J Amer Coll Surg 1995;180:444-8
37Masters H. The abdominal approach to cystourethrocele repair. Am J Obstet Gynecol 1954;67:85-91 38Speirs RE.The abdominal approach for repair of cystocele. Surg Gynecol Obstet 1956:102:245-7
39Macer GA.Transabdominal repair of cystocele. West J Surg 1961;68:182-4
40Weinberg MS,Stone ML.Abdominal cystocele repair. Obstet Gynecol 1963;21:117-22
41Rosing LF,Fianu S,Larsson B. A new surgical technique for repairing cystocele in hysterectomized women. J Gynecol Surg 1990;6:281-5
42Goetsch C. Suprapubic vesicourethral suspension as a primary means of correcting stress incontinence and cystocele. West J Surg 1954;62:201-4
43Richardson AC,LyonJB, Williams NL.A new look at pelvic relaxation. Am J Obstet Gynecol 1976;126:568-73 44Shull BL,Baden WF. A six year experience with paravaginal defect repair for stress urinary incontinence. Am J Obstet Gynecol 1989;160:1432-5
45Richardson AC, Edmonds PB, Williams NL. Treatment of stress urinary incontinence due to paravaginal fascial defects. Obstet Gynecol 1981;57:357-62
46Gardy M,Kozminski M, DeLancey J,Elkins T,McGuire EJ.Stress incontinence and cystoceles. J Urol 1991;145:1211-3
47Raz S, Little NA, Juma S, Sussman EM. Repair of severe anterior vaginal wall prolapse(grade IV cystourethrocele) J Urol 1991;146:988-92
48Miyazaky FS, Miyazaky DW. Raz four corner suspension for severe cystocele: poor results. Intl Urol J 1994;5:94-7
49Sadoughi N. Endoscopic vesical neck and uterovaginal suspension for cystocele prolapse repair. J Am Coll Surg 1994;178:326-8
50Shull BL, Benn SJ,Kuehl TJ. Surgical management of prolapse of the anterior vaginal segment: an analysis of support defects, operative morbidity and anatomic outcome. Am J Obstet Gynecol 1994;171:1429-39
51Raz,S.,Klutke, G.,Golomb,J.:Four-corner bladder and urethral suspension for moderate cystocele, J. Urol. ,142: 712, 1989.
52Raz, S., Sussman, E.M., Erickson, D.R.: Vaginal repair of high-grade cystocele. Contemp. Urol. Vol 3:5, 80-94, 1991.
53Bonney V.: The sustentacular apparatus of the female genital canal, the displacements that result from the yielding of its several components, and their appropriate treatment. J.Obstet. Gynecol. Br. Commonw. 45:328-344,1914.
54Navratil, E.; The place of vaginal hysterectomy., J. Obstet. Gynaecol. Br. Commonw. 72:841-846,1965. 55Hawksworth, W. Roux, JP.: Vaginal hysterectomy , J. Obstet. Gynaecol. Br.Commonw., 63:214228,1958.
56Adair FL, DeSef: The LeFort colpocleisis. Am J Obstet Gynecol 32: 334, 1936.
57Goldman J, Ovadia J, Feldberg D: The Neugebauer-LeFort oparation: a review of 118partial colpocleisis. Eur J Obstet Gynecol Reprod Biol 12:31, 1985.
58Anderson GV, Deasy PP: Histerocolpectomy. Obstet Gynecol 16: 344, 1960.
59Phaneuf LE,: The place of colpectomy in the treatment of uterine and vaginal prolapse. Am J Obstet Gynecol 30: 544, 1935.
60Adams HD: Total colpoclesis for pelvic eventration. Surg Gynecol Obstet 92: 321, 1951.
61Ridley JG: Evaluation of the colpoclesis: a report of fifty-eight cases, Am J Obstet Gynecol 113: 1114.
1972.
62Parsons,L.,Ulfelder, H.:An atlas of pelvic Operations. Philadelphia, WB Saunders, ed. 2: 280-83.1968. 63 63Richter. K. Albrich, W.,: Long-term results following fixation of the vagina on the sacrospinal ligament by the vaginal route. Am.J.Obstet. Gynecol., 141:811,1981.
64Nichols, DH.: Sacrospinous fixation for massive eversion of the vagina, Am.J.Obstet.Gynecol.. 142:901,1982.
65Richter K: Massive eversion of the vagina: pathogenesis, diagnosis, and theraphy of the “true” prolapse of the vaginal stump. Clin Obstet Gynecol 25: 897, 1982.
66Nichols DH: Sacrospinous fixation for massive eversion of the vagina. Am J Obstet Gynecol 142; 901. 1982. 67Morley G, LeLancey JO: Sacrospinous ligament fixation for eversion of the vagina, Al J Obstet Gynecol 158: 872, 1988,
68Brown WE, Hoffman MS, Bouis PJ, et al. Management of vaginal vault prolapse: retrospective comparison of abdominal versus vaginal approach. J Fla Med Ass 76: 249, 1989,
69Keetel LM, Hebertson RM: An anatomic evaluation of the sacrospinous ligament colpopexy. Surg Gynecol Obstet 168: 318, 1989,
70Cruikshank SH: Sacrospinous fixation at the time of vaginal hysterectomy Am J Obstet Gynecol 162: 1611, 1990.
71Monk BJ, Ramp JF, Montz FJ, et al.: Sacrospinous fixation for for vaginal vault prolapse. Complications and results. J Gynecol Surg 7: 87, 1991.
72Backer MH:Success with sacrospinous suspension of the prolapsed vaginal vault. Surg Gynecol Obstet 175: 419, 1992.
73Heinonen PK: Transvaginal sacrospinous colpopexy for vaginal vault and complete genital prolapse in aged women. Acta Obstet Gynecol Scand 71:377, 1992.
74Imparato E, Aspesi G, Rovetta E et al.: Surgical managment and prevention of vaginal vault prolapse. Surg Gynecol Obstet 175: 233, 1992.
75Shull BH, Capen CV, Riggs MW et al.: Preoperative analysis of site-specific pelvic support defects in 81 treated with sacrospinous ligament suspension and pelvic recostruction. Am J Obstet Gynecol 166:1764, 1992.
76Kaminski PF, Sorosky JI, Pees Rc et al.: Correction of massive vaginal prolapse: an older population. J Am Geriatr Soc 41: 42, 1993.
77Carey MP, Slack MC: Transvaginal sacrospinous colpopexy for vault and marked uterovaginal prolapse. Br J Obstet gynecol 101: 536, 1994.
78Porges RF, Smilen SW: Long-term analysis of the surgical management of pelvic support defects. Am J Obstet Gynecol 171: 1518, 1994.
79Holley RJ, Varner RE, Gleason BP, et al.: Recurrent pelvic support defects after sacrospinous ligament fixation for vaginal vault prolapse. J Am Coll Surg 180: 444, 1995.
80Sauer HA, Klutke CG: Transvaginal sacrospinous ligament fixation for treatment of vaginal prolapse. J Urol 154: 1008, 1995.
81Peters WA, Christenson ML: Fixation of the vaginal apex to the coccigeus fascia during repair of vaginal vault eversion with enterocele. Am J Obstet Gynecol 172: 1894, 1995.
82Elkins TE, Hopper JB, Goodfellow K, et al.: Initial report of anatomic and clinical comparison of the sacrospinous ligament fixation to the highMcCall culdeplasty for vaginal cuff fixation at hysterectomy for uterine prolapse. J Pelvic Surg 1: 12, 1995.
83SZE EHM et al.: Sacrospinous ligament fixation with transvaginal needle suspension for advanced organ prolapse and stress incontinence. Obstet Gynecol 89: 94, 1997.
84Inmon WB: Pelvic relaxation and repair including prolapse of vagina following hysterectomy. South Med J 56: 577, 1963.
85Shull BT, Capen CV, riggs MW, et al.: Bilateral attachment of the vaginal cuff to ileococcygeus fascia: an effectivemethod of cuff suspension; Am J Obstet Gynecol 168: 1669, 1993.
86Meeks GR, Washburne JF, McGeher RP, et al.: Repair of vaginal vault prolapse by suspension of the vagina to ileococcygeus (prespinous) fascia. Am J Obstet Gynecol 171: 1444, 1994.
87Moschowitz ,A.V.: The pathogenesis anatomy and cure of prolapse of the rectum. Surg. Gynecol. Obstet., 15:7-21,1912.
88Halban,J.: Gynäkologishe operationslehre. Berlin, Urban and Schwrzenberg, 1932.
89McCall ML: Posterior culdeplasty. Obstet Gynecol 10: 595, 1957.
90Given FT: Posterior culdeplasty. Am J Obstet Gynecol 153: 135, 1985.
91Sze EHM, Karram MM: Transvaginal repair of vaulr ptolapse: a review; Obstet Gynecol89: 466, 1997.
92Webb MJ, Aronson MP, Ferguson LK et al. Posthysterectomy vaginal vault prolapse: primary repair in 693 patients. Obstet Gynecol 92: 281, 1998.
93Cruikshank SH, kovac SR: Randomized comparison of the three surgical methods used at the time of vaginal hysterectomy to prevent posterior enterocele. Am obstet Gynecol 180 (4): 859-65, 1999.
94DeLancey JOL: Anatomic aspets of vaginal eversion after hysterectomy. Am J Obstet Gynecol 166: 1717, 1992.
95Goff BH: A pratical consideration of the damaged pelvic floor with a technique for its secondary recostruction. Surg Gynecol Obstet 46: 866, 1968.
96Francis WJA, Jeffcoate TNA: Dyspareunia following vaginale operation. Br J Obstet Gynecol 68; 1, 1961.